Un ventre qui gonfle sans raison claire peut être le signal d’un cœur qui peine. Quand la pompe cardiaque n’assure plus, l’eau s’accumule dans les tissus et parfois dans l’abdomen, créant une gêne réelle. Comprendre ces liens aide à agir plus tôt, à mieux se soigner et à retrouver du confort au quotidien. Cet article rassemble des explications simples, des témoignages et des conseils concrets pour vous orienter.
💡 À retenir
- Environ 2 millions de personnes en France souffrent d’insuffisance cardiaque.
- Le ventre gonflé peut être dû à une rétention d’eau liée à l’insuffisance cardiaque.
- Des études montrent que des changements dans le régime alimentaire peuvent améliorer les symptômes.
Qu’est-ce que l’insuffisance cardiaque ?
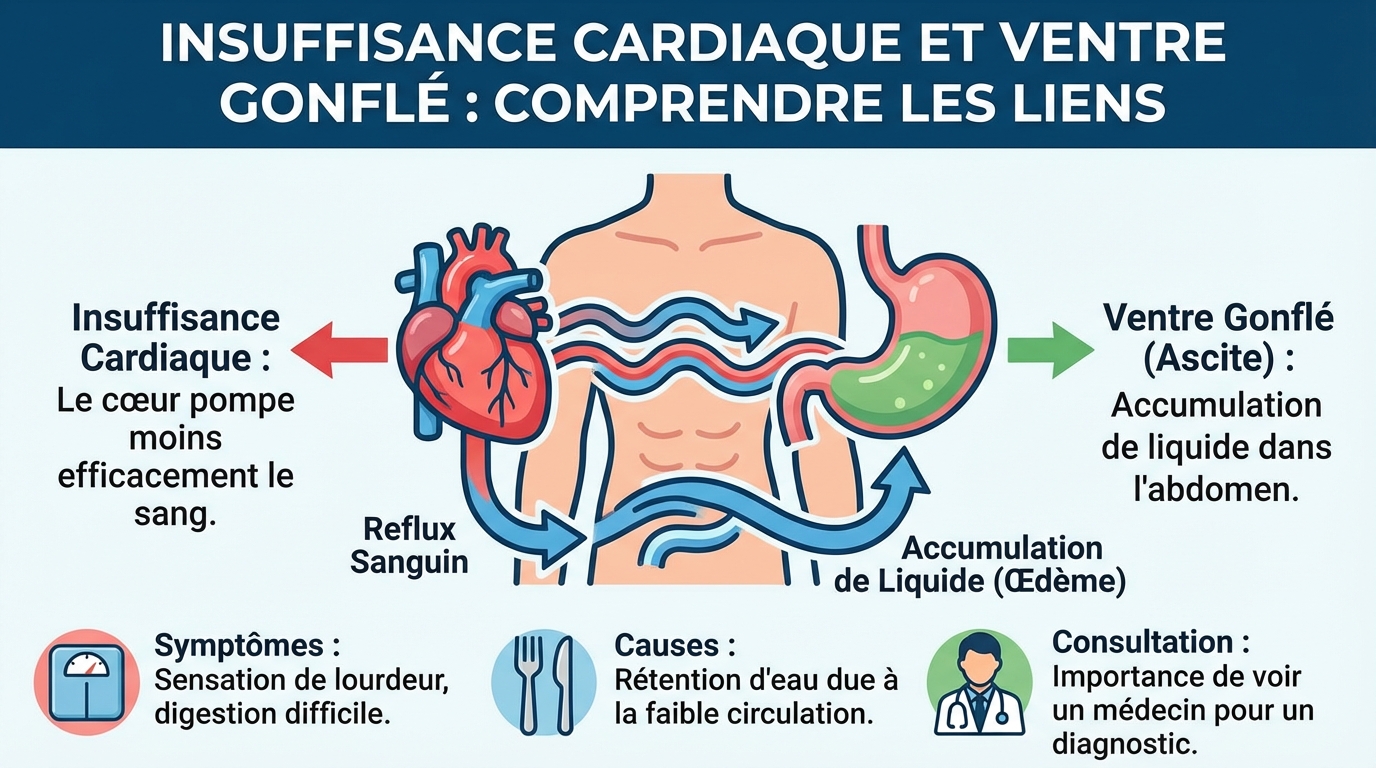
L’insuffisance cardiaque correspond à un cœur qui n’arrive plus à propulser le sang de façon efficace. Le résultat se voit et se ressent : fatigue, essoufflement, œdèmes, prise de poids liée à l’eau. On parle de maladie chronique, avec des périodes stables et des épisodes de décompensation. En France, elle concerne environ 2 millions de personnes et touche autant les hommes que les femmes, souvent à partir de 60 ans.
Ce n’est pas un arrêt du cœur, mais un déséquilibre entre les besoins de l’organisme et la capacité de la pompe cardiaque. Les reins retiennent davantage d’eau et de sel pour compenser, ce qui augmente la pression dans les veines et favorise les gonflements. L’abdomen peut se distendre quand le liquide s’y accumule, un phénomène appelé ascite.
Définition et mécanisme
Deux grandes formes existent : l’insuffisance cardiaque à fraction d’éjection réduite (le cœur se contracte mal) et l’insuffisance cardiaque à fraction d’éjection préservée (le cœur se relâche mal). Dans les deux cas, le remplissage et l’éjection du sang ne sont plus optimaux. Le corps active des systèmes de secours hormonaux qui, à terme, aggravent la rétention d’eau. Les veines du foie et de l’abdomen se congestonnent, ce qui peut faire gonfler le ventre.
Facteurs de risque
Plusieurs facteurs augmentent le risque : hypertension artérielle mal contrôlée, antécédent d’infarctus, diabète, obésité abdominale, tabac, apnées du sommeil, maladies des valves. Des habitudes riches en sel et une sédentarité prolongée favorisent également la progression des symptômes. Une prise en charge précoce limite les complications et améliore la qualité de vie.
Les symptômes associés au ventre gonflé
Un ventre tendu, des pantalons qui serrent soudainement, une sensation de lourdeur après les repas peuvent évoquer une accumulation de liquide. Quand l’insuffisance cardiaque s’aggrave, ce liquide ne se limite pas aux jambes. Il peut migrer dans l’abdomen et parfois dans la cage thoracique, ce qui accentue l’essoufflement.
Sur la balance, on observe souvent une prise de poids rapide, sur quelques jours, sans changement d’alimentation. Le tour de taille augmente, la peau peut être lisse et tendue, et la respiration devient plus courte en position allongée. Cette gêne a un impact émotionnel : inquiétude, baisse d’énergie, sommeil perturbé.
Symptômes fréquents
- Essoufflement à l’effort, puis au repos, avec besoin de coussins pour dormir.
- Œdèmes des chevilles et des jambes, marques de chaussettes plus nettes.
- Ventre gonflé, sensation de pression, ballonnements, perte d’appétit précoce.
- Fatigue, baisse de concentration, moral en dents de scie.
- Prise de poids rapide : plus de 2 kg en 3 jours doit alerter.
Témoignage de Claire, 62 ans : « Je pensais à des problèmes digestifs. En trois jours, mon jean ne fermait plus et je ne dormais plus à plat. Après ajustement des diurétiques et du sel, mon ventre a dégonflé et j’ai retrouvé de l’air. »
Pour mieux comprendre l’essoufflement et les gonflements des jambes ou du ventre, cette vidéo pédagogique résume les signaux d’alerte et les mécanismes en jeu.
Causes de l’insuffisance cardiaque et ventre gonflé
Le ventre gonflé n’a pas une seule cause. Dans le cadre de l’insuffisance cardiaque, il s’agit le plus souvent d’une rétention hydrosodée. Le sang stagne dans le réseau veineux abdominal, les pressions augmentent et le liquide passe des vaisseaux vers la cavité abdominale. Ce phénomène explique l’ascite et la sensation de tension sous les côtes.
Quand le côté droit du cœur est particulièrement touché, la congestion veineuse est plus marquée. Le foie devient volumineux et sensible, ce qui accentue la gêne abdominale et la perte d’appétit. La digestion ralentit, donnant l’impression d’être « vite rassasié ». Certains médicaments ou un excès de sel peuvent amplifier la rétention d’eau, tandis que la constipation et les gaz majorent la distension, sans être la cause principale.
Mécanisme de la rétention hydrosodée
La baisse du débit cardiaque active des hormones comme la rénine-angiotensine-aldostérone et l’adrénaline. Elles font retenir du sodium et de l’eau par les reins, ce qui augmente le volume circulant et la pression veineuse. À terme, l’eau s’accumule dans les tissus périphériques, les poumons et l’abdomen. Une alimentation trop salée entretient ce cercle vicieux. L’ascite peut apparaître par paliers, avec des épisodes de décompensation.
Facteurs de risque à surveiller
- Consommation élevée de sel caché dans le pain, charcuteries, plats préparés.
- Alcool excessif qui fragilise le muscle cardiaque et le foie.
- Hypertension, diabète, maladie rénale chronique qui réduisent les marges de compensation.
Témoignage de Nabil, 54 ans : « Je pensais que mon ventre venait de la sédentarité. En ajustant mes médicaments et en cuisinant sans sel ajouté, j’ai perdu 3 kg d’eau en une semaine et retrouvé de la mobilité. »
Traitements et conseils pratiques
L’objectif du traitement est double : soulager les symptômes et protéger le cœur sur le long terme. La stratégie associe médicaments, hygiène de vie et suivi régulier. Un traitement bien conduit réduit les hospitalisations, améliore la respiration et diminue le volume abdominal.
Plusieurs familles de médicaments ont fait leurs preuves. Les diurétiques aident à éliminer l’excès d’eau et soulagent rapidement le ventre gonflé. Les inhibiteurs de l’enzyme de conversion, les bêtabloquants, les antagonistes de l’aldostérone et les inhibiteurs SGLT2 stabilisent la maladie et améliorent la tolérance à l’effort. Selon les cas, une combinaison personnalisée est proposée par le cardiologue.









