Une infection dentaire paraît souvent banale, pourtant elle peut dégénérer rapidement et mettre la vie en danger. Quand les bactéries quittent la dent pour envahir les tissus du visage ou le sang, les complications deviennent sévères. Savoir reconnaître les signes et agir vite change tout. Ce guide clarifie les risques d’une infection dentaire mortelle, les symptômes à surveiller et les traitements qui fonctionnent vraiment.
💡 À retenir
- Environ 50% des cas d’infections dentaires non traitées peuvent mener à des complications graves.
- L’infection dentaire peut entraîner une septicémie, mettant la vie en danger.
- Statistiques sur les hospitalisations liées aux infections dentaires.
Qu’est-ce qu’une infection dentaire mortelle ?
Le terme infection dentaire mortelle décrit des complications d’origine dentaire qui menacent les fonctions vitales. L’infection part d’une dent, puis diffuse vers les tissus voisins, les espaces profonds du cou ou la circulation sanguine. Lorsque l’inflammation comprime les voies respiratoires ou provoque une septicémie, le pronostic peut devenir engagé en quelques heures.
Dans la plupart des cas, tout commence par une carie ou une fracture qui s’infecte. Sans traitement, l’infection progresse sous forme d’abcès douloureux, puis s’étend au plancher de la bouche, aux joues ou au cou. Des tableaux comme l’angine de Ludwig ou une cellulite faciale peuvent entraîner des difficultés à avaler, à respirer et une fièvre élevée.
Définition et nature de l’infection dentaire
Une infection dentaire naît souvent dans la pulpe (le “nerf” de la dent) puis gagne l’os et les tissus mous. On distingue les abcès périapicaux, liés à une atteinte de la pulpe, et les abcès parodontaux, issus des gencives. Les deux peuvent évoluer vers une cellulite, c’est-à-dire une extension de l’infection dans les espaces sous-cutanés et musculaires.
Ce qui rend une infection dentaire mortelle, c’est sa capacité à se propager. La diffusion vers le médiastin, la formation de thromboses veineuses, la pression sur les voies aériennes, ou l’entrée des bactéries dans le sang avec une réaction généralisée du corps peuvent conduire à un choc septique. Le risque augmente en cas de retard de soins, d’automédication inadaptée ou d’immunité fragilisée.
Symptômes et signes à surveiller
Certains symptômes évoquent une infection locale, d’autres alertent sur un risque vital. Au début, la douleur est souvent pulsatille, accentuée à la mastication ou au contact du froid. L’apparition d’un gonflement, d’une gêne à ouvrir la bouche ou d’une fièvre doit faire réagir rapidement.
Des signes d’alerte imposent une consultation urgente. Une fièvre haute, des difficultés à avaler ou à respirer, une voix étouffée, une langue repoussée vers le haut, un gonflement dur et douloureux du cou, ou un état de fatigue extrême peuvent annoncer une extension dangereuse.
Symptômes physiques et émotionnels
- Douleur dentaire constante, parfois irradiant vers l’oreille ou la mâchoire, avec douleur au toucher ou à la mastication.
- Gonflement de la gencive, de la joue ou du cou, avec chaleur locale et sensibilité.
- Fièvre supérieure à 38,5 °C, frissons, maux de tête, sensation de malaise général.
- Trismus (bouche qui s’ouvre peu), dysphagie (difficulté à avaler), salivation abondante, haleine fétide.
- Stress, anxiété et troubles du sommeil liés à la douleur et à la peur de complications.
Exemple concret. Sophie, 29 ans, avait une molaire cariée qui la gênait par intermittence. En quelques jours, la douleur est devenue continue, sa joue a enflé et elle a commencé à avoir de la fièvre. Après un passage aux urgences et un drainage d’abcès, l’antibiothérapie et le traitement dentaire ont permis une guérison rapide. Agir tôt lui a évité l’hospitalisation prolongée.
Les causes d’une infection dentaire
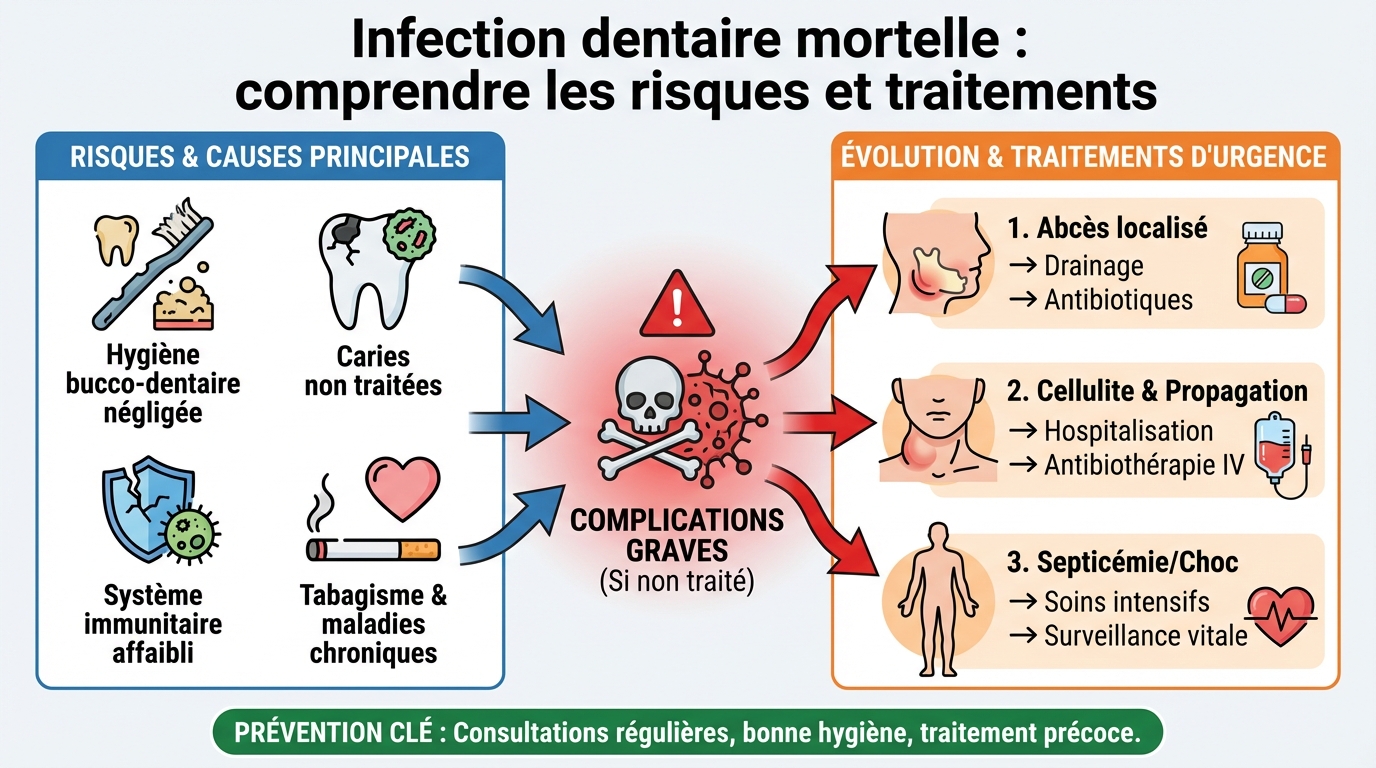
La cause la plus fréquente reste la carie non traitée. Les bactéries traversent l’émail et la dentine jusqu’à la pulpe, créant un abcès. Une dent fracturée, un soin ancien infiltré, une dent de sagesse enclavée ou une maladie parodontale évoluée peuvent aussi être à l’origine de l’infection.
Chez certains patients, la diffusion est plus rapide. Un système immunitaire affaibli, la déshydratation, une douleur masquée par l’automédication ou des retards de consultation créent des conditions favorables à l’évolution vers une infection dentaire mortelle. Les habitudes d’hygiène et l’alimentation sucrée jouent également un rôle.
Facteurs de risque associés
- Diabète mal équilibré, traitement par corticoïdes ou immunosuppresseurs, VIH, grossesse à risque.
- Tabac et alcool, qui perturbent la circulation et la cicatrisation.
- Sécheresse buccale, manque de fluor, grignotage sucré fréquent.
- Retard de soins, peur du dentiste, accès difficile aux consultations.
- Antibiotiques pris sans drainage de l’abcès, créant une amélioration trompeuse.
Les services d’urgence reçoivent chaque année de nombreux patients pour des infections d’origine dentaire nécessitant une hospitalisation. La proportion varie selon les pays, mais les cas graves existent bel et bien, et certains imposent une prise en charge en service de soins intensifs.
Prévention et traitements disponibles
La plupart des cas graves peuvent être évités. Une routine simple protège les dents et limite l’évolution vers une infection dentaire mortelle. Deux brossages minutieux par jour avec un dentifrice au fluor, l’utilisation du fil dentaire ou de brossettes, une alimentation pauvre en sucres collants et des visites régulières sont les piliers d’une prévention efficace.
Quand une douleur apparaît, consulter rapidement empêche l’infection de s’étendre. Le dentiste évalue la source, draine si nécessaire et choisit le traitement définitif. Les antalgiques adaptés soulagent la douleur, tandis que les antibiotiques ne sont prescrits que lorsque la situation le justifie.
Options de traitement : médicaments et procédures
- Drainage de l’abcès. C’est l’étape clé pour évacuer le pus et faire baisser la pression. Il peut être réalisé par la gencive ou via la dent.
- Traitement endodontique (canal radiculaire) pour retirer la pulpe infectée et désinfecter l’intérieur de la dent.
- Extraction de la dent si elle est trop détruite ou si l’infection ne peut pas être contrôlée autrement.
- Antibiotiques ciblés en complément, surtout en cas de fièvre, de cellulite ou de signes généraux. Ils ne remplacent jamais le drainage.
- Hospitalisation si l’infection touche les espaces du cou, avec surveillance des voies aériennes et antibiothérapie par voie intraveineuse.
Conseils pratiques immédiats en cas de douleur dentaire. Rincez la bouche avec de l’eau tiède salée, appliquez une compresse froide sur la joue, prenez un antalgique adapté à votre situation médicale. Évitez la chaleur locale, l’aspirine sur la gencive, et ne tentez pas de percer un gonflement. Si la douleur s’intensifie ou si un gonflement apparaît, contactez un dentiste sans tarder.
La prévention reste votre meilleure alliée. Remplacez la brosse à dents tous les trois mois, réduisez les boissons sucrées, mâchez un chewing-gum sans sucre après les repas en cas de brossage impossible, et planifiez des détartrages réguliers. Un plan de soins personnalisé est idéal pour les personnes ayant des facteurs de risque, afin de couper court à toute infection dentaire mortelle.
Quand consulter un professionnel ?
Consultez rapidement dès qu’une douleur dentaire persiste plus de 24 à 48 heures, en particulier si vous observez un gonflement, une gêne à mastiquer, ou une sensibilité au chaud et au froid. Une fièvre, un écoulement de pus ou une douleur qui réveille la nuit indiquent une infection active qui doit être traitée.
Allez aux urgences sans attendre si vous avez des difficultés à respirer ou avaler, une voix étouffée, un gonflement du cou dur et douloureux, une fièvre élevée avec frissons, ou une fatigue inhabituelle. Chez l’enfant, la progression peut être rapide. Chez la personne âgée ou immunodéprimée, la prudence est de mise, car une infection dentaire mortelle peut s’installer sans signes très bruyants.









